Le bon usage des Antimicrobiens
Luton contre la RAM
Qu’est-ce que le bon usage des antimicrobiens?
Le bon usage des antimicrobiens peut être défini comme une gestion responsable et judicieuse visant à optimiser l’usage des antimicrobiens. (1) Il s’agit d’une approche globale du système de santé visant à promouvoir et surveiller le bon usage des antimicrobiens afin de préserver leur efficacité future (2), sur la base d’interventions destinées à: (3)
- Mesurer la prescription d’antibiotiques (3)
- Améliorer la prescription des antibiotiques par les cliniciens et leur utilisation par les patients afin qu’ils soient prescrits et utilisés uniquement lorsqu’ils sont nécessaires (3)
- Minimiser les erreurs ou les retards de diagnostic conduisant à une sous-utilisation des antibiotiques (3)
- Garantir que le bon médicament, la bonne dose et la bonne durée sont choisis lorsqu’un antibiotique est nécessaire (3)
«Le bon usage des antimicrobiens est le choix, la posologie et la durée optimums du traitement antimicrobien permettant d’obtenir le meilleur résultat clinique pour le traitement ou la prévention de l’infection, avec une toxicité minimale pour le patient et une répercussion minimale sur la résistance ultérieure». (2)
Le bon usage des antimicrobiens est l’un des trois piliers d’une approche intégrée pour le renforcement des systèmes de santé, avec la prévention, le contrôle des infections et la sécurité des médicaments et des patients. (1)
Mis en relation avec d’autres composants clés, comme la surveillance de la résistance aux antimicrobiens et l’approvisionnement adéquat de médicaments de qualité, il encourage une offre de soins équitable et de qualité pour une couverture de santé universelle. (1)
Dans le cadre de ce bon usage, des actions peuvent être menées dans tout type d’établissement de Santé. Elles doivent correspondre aux besoins locaux et concerner les domaines où les observations ou les données laissent à penser que des améliorations sont nécessaires et où les résultats des interventions mises en œuvre sont mesurables. (1) Il est extrêmement important que les professionnels de santé reconnaissent la nécessité et la valeur des mesures de bon usage des antimicrobiens et les appliquent dans les établissements de santé. (2)
Selon le rapport de l’Organisation de coopération et de développement économiques (OCDE), la mise en œuvre des programmes de bon usage des antimicrobiens en parallèle à d’autres politiques visant à réduire l’usage abusif des antimicrobiens et à encourager l’hygiène hospitalière pourrait permettre de sauver jusqu’à 1,6 million de vies d’ici 2050 et d’économiser 4,8 milliards USD par an dans 33 pays de l’OCDE. (1)
Développer de bonnes pratiques pour l’usage rationnel des antibiotiques est le principal objectif d’un programme de bon usage des antimicrobiens. Cela peut être réalisé sous différentes formes, telles que: (1)
- Optimiserl’usage des antibiotiques (1)
- Encourager un changement de comportement dans les pratiques de prescription et de délivrance des antibiotiques (1)
- Améliorer la qualité des soins et les résultats des patients (1)
- Éliminer les dépenses de soins de santé inutiles (1)
- Réduire l’émergence, la sélection, la propagation et l’impact de la résistance aux antimicrobiens (1)
Programmes de bon usage des antibiotiques
Les programmes de bon usage des antibiotiques peuvent reposer sur des éléments principaux tels que: (2)
- Engagement de la direction: en fournissant les ressources humaines, financières et de technologie de l’information nécessaires (2)
- Responsabilité: nomination d’un seul dirigeant responsable des résultats du programme. L’expérience des programmes réussis montrent qu’un dirigeant médecin est efficace (2)
- Expertise sur les médicaments:par la nomination d’un seul dirigeant pharmacien responsable des actions visant à améliorer l’usage des antibiotiques (2)
- Action:par la mise en œuvre d’une évaluation systématique des besoins de traitement continu après une période donnée de traitement initial, de programmes de passage de la voie intraveineuse à la voie orale, d’un audit et d’un retour d’information prospectifs, de restrictions des antibiotiques (2)
- Suivi:sous forme d’un suivi des prescriptions d’antibiotiques et des émergences de résistance (2)
- Notifications:avec des mises à jour régulières sur l’usage des antibiotiques et l’émergence de résistances à l’intention des médecins, des infirmiers/ères et du personnel concerné (2)
- Éducation:en impliquant et en informant les cliniciens au fur et à mesure sur la résistance et la prescription optimale (2)
Comment mettre en œuvre un programme de bon usage des antimicrobiens
L’un des principaux objectifs des mesures de bon usage des antimicrobiens dans les établissements de santé est le changement de comportement dans les pratiques de prescription d’antibiotiques au fil du temps, aboutissant à un usage plus responsable. (1)
L’expérience montre que les programmes de bon usage des antimicrobiens peuvent être mis en place avec succès lorsque certaines structures de soins et procédures sont disponibles et en place. De ce fait, les principaux éléments ont été identifiés pour aider les pays à établir les structures nécessaires au niveau national (état/région) pour soutenir les programmes de bon usage des antimicrobiens dans les établissements de santé, en tenant compte du contexte local. (1)
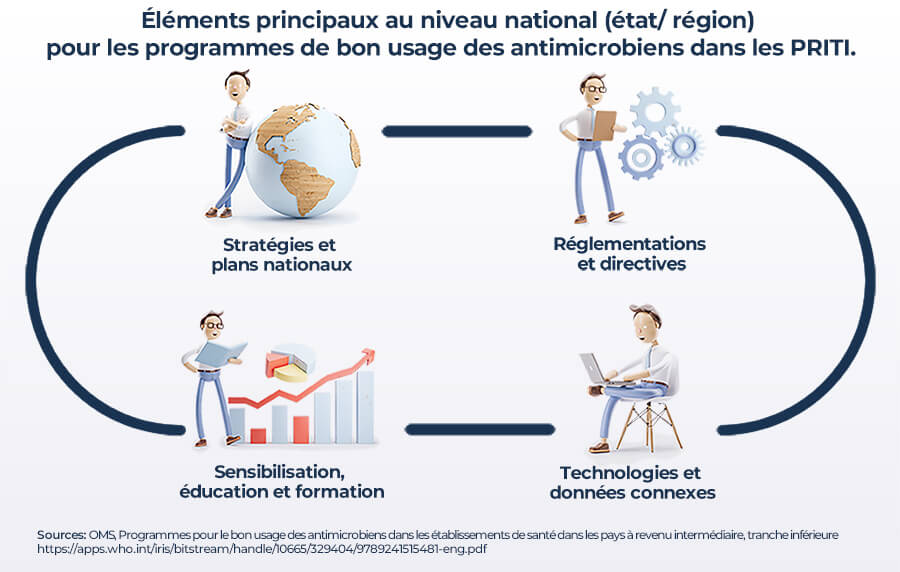
Source: ANTIMICROBIAL STEWARDSHIP PROGRAMMES IN HEALTH-CARE FACILITIES(1)
Il convient d’appliquer une approche progressive pour la mise en œuvre des mesures de bon usage des antimicrobiens, en s’appuyant sur les structures et les notifications. Il convient également d’optimiser le travail d’équipe et d’encourager le personnel, y compris les prescripteurs, en commençant par des actions simples et durables, à petite échelle. (1)
Le processus de mise en œuvre nécessite une approche adaptée pour tenir compte des différents facteurs susceptibles d’influencer la prescription et l’usage des antibiotiques dans un contexte spécifique, telle que: (1)
- Impliquer le personnel clinique dans l’identification des objectifs locaux pour améliorer l’usage des antibiotiques (1)
- Adopter une approche systématique pour la mise en œuvre des mesures de bon usage des antimicrobiens (1)
- Évaluer les progrès accomplis au fil du temps (1)
- Faire les changements opportuns le cas échéant (1)
«La recherche sur la mise en œuvre fournit des méthodes pour encourager l’application de traitements cliniques avérés, de pratiques, et d’interventions organisationnelles et de gestion dans la pratique de routine afin d’améliorer la santé». (1)
En outre, le processus de mise en œuvre identifie le comportement des professionnels de la santé et des organismes de santé en tant que source clé avant de pouvoir réaliser une application efficace. (1)
De ce fait, la mise en œuvre de mesures de bon usage des antimicrobiens fondées sur des preuves pour modifier le comportement des prescripteurs signifie qu’il faut tenir compte des facteurs qui influencent la prescription et les utiliser lors de l’élaboration d’un plan d’action pour l’établissement. (1)
La prévention et le contrôle des infections (PCI) comme outil de mise en œuvre
La PCI est une approche pratique et fondée sur des preuves qui vise à empêcher la colonisation ou l’infection de patients et de professionnels de la santé par des bactéries. Cette action non seulement prévient les infections liées aux soins de santé et les décès, mais permet aussi de faire des économies, de réduire la propagation de la résistance aux antimicrobiens et d’assurer des services de santé de grande qualité. (1)
La mise en œuvre de programmes de PCI peut être réalisée en établissant des liens étroits avec les programmes de bon usage des antimicrobiens et d’autres initiatives concernant la résistance aux antimicrobiens, ainsi qu’en améliorant la sécurité et la qualité des soins pour les patients par une approche complémentaire qui vise à empêcher la propagation des bactéries résistantes et les infections en réduisant l’usage abusif et le mauvais usage d’antibiotiques. (1)
De ce fait, la collecte de données sur l’usage d’antibiotiques est également importante pour évaluer l’étendue et la qualité de l’usage d’antibiotiques. Le fait d’identifier les pratiques de prescription problématiques et de les comparer avec le bon usage dans des établissements de santé est reconnu comme un outil de mise en œuvre. (1)
Mesurer la quantité et l’adéquation de la prescription et l’usage d’antibiotiques peut permettre d’améliorer le ciblage et le suivi des interventions de bon usage des antimicrobiens, même si la collecte de chaque type de données sur la consommation, l’usage et l’audit des antibiotiques, peut comporter des avantages et inconvénients. (1)
Comment le bon usage des antimicrobiens participe-t-il à la lutte contre la résistance aux antimicrobiens?
Avec des taux de résistance aux antimicrobiens croissants dans le monde entier et la mise à disposition d’un nombre restreint de nouveaux antibiotiques, les antibiotiques existants deviennent une ressource limitée. Il est donc indispensable que les antibiotiques et les antibiotiques de dernier recours soient réservés aux patients qui en ont réellement besoin. (1)
«Optimiser l’usage des antibiotiques est indispensable pour traiter efficacement les infections, protéger les patients contre les effets nocifs de l’usage inutile d’antibiotiques et combattre la résistance aux antibiotiques». (4)
Les programmes de bon usage des antibiotiques peuvent aider les cliniciens à améliorer les résultats cliniques et à limiter au minimum les effets nocifs en réduisant: (4) (2)
- L’échec du traitement
- Les effets indésirables
- La durée du traitement
- La résistance aux antibiotiques
- Les coûts hospitaliers et la durée du séjour hospitalier
- La morbidité et la mortalité
Le bon usage des antibiotiques peut être utilisé dans tous les établissements de santé dans lesquels des antibiotiques sont prescrits. Il reste la pierre angulaire des efforts visant à améliorer la sécurité des patients en liaison avec les antibiotiques et à ralentir la propagation de la résistance aux antibiotiques. (2)
Le principal objectif des programmes de bon usage des antibiotiques est de maximiser le bénéfice du traitement antibiotique tout en minimisant les effets nocifs pour les personnes et pour les communautés. (3)
FR2VAB01005/22